Содержание
Псориатический артрит (ПсА) и ревматоидный артрит (РА) - это аутоиммунные заболевания, поражающие суставы. Оба являются воспалительными и прогрессирующими, вызывая скованность суставов, боль и отек, а также хроническую усталость. Кроме того, оба они возникают в обострениях и могут лечиться одними и теми же лекарствами и методами лечения. Хотя может показаться разумным предположить, что это в основном одно и то же заболевание, это не так, и различия между ПсА и РА имеют значение.При псориазе суставные симптомы вызваны «побочным эффектом» воспаления от псориаза (аутоиммунного заболевания, поражающего клетки кожи). При РА иммунная система напрямую атакует суставные ткани. Эти различия поразительны, требуя не только различных инструментов для диагностики, но и более агрессивного подхода к началу терапии РА.
Интересно, что до 1950-х годов ПсА просто рассматривали как псориаз, который сочетался с ревматоидным артритом. Со временем, по мере того как ученые стали лучше понимать механизмы аутоиммунных заболеваний, эти два заболевания постепенно стали рассматриваться как клинически разные.
Только в 1964 году псориатический артрит был окончательно классифицирован как уникальное заболевание Американской ассоциацией ревматизма (ныне Американский колледж ревматологии).
Симптомы
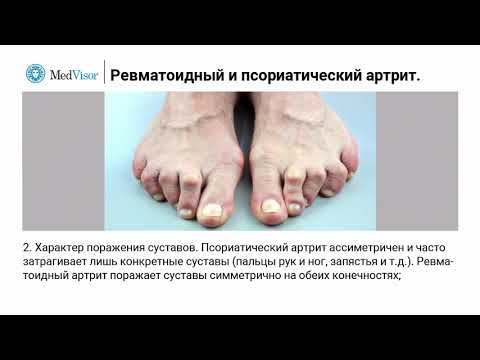
Одно из основных различий между ПА и РА - это распределение пораженных суставов. Оба заболевания могут вызывать разрушение мелких суставов рук и ног, а также крупных суставов коленей, бедер, плеч и позвоночника.
При ПсА паттерн поражения суставов чаще всего асимметричный, что означает, что суставы, пораженные с одной стороны тела, не будут затронуты с другой. Тем не менее, это не всегда так. Фактически, у 15% людей с ПсА будет симметричный артрит, состояние, которое считается более запущенным и тяжелым, чем асимметричный артрит.
Напротив, картина с RA является характерно симметричной, что означает, что поражаются одни и те же суставы с обеих сторон тела.
Это еще больше затрудняет дифференциацию PsA и RA.
Еще одно заметное различие между ПсА и РА - поражение позвоночника. ПсА часто проявляется артритом в осевом отделе позвоночника, тогда как РА в основном ограничивается шейным отделом шеи.
По этой причине ПсА входит в число заболеваний, называемых спондилоартропатиями, а РА - нет.
Симптомы псориатического артритаПовреждение костей
Из двух заболеваний РА, возможно, более тяжелая. Эрозия костей является центральным признаком РА, вызывая локальную и необратимую потерю костной массы (остеолиз), а также обезображивание суставов и потерю функции суставов.
То же самое может произойти и с ПсА, но эффекты, как правило, гораздо менее глубокие. Большая часть потери костной массы ограничивается дистальными фалангами (костями, ближайшими к ногтям рук или ног). Уродство суставов может развиваться быстро и серьезно только при возникновении необычной формы заболевания (называемой мутильным артритом).
Симптомы ревматоидного артритаПальцы, пальцы ног и кожа
Еще одна убедительная подсказка - это проявление болезни на пальцах рук и ног. При ПсА дистальные суставы (ближайшие к ногтям) будут центром боли, отека и скованности. Напротив, RA в первую очередь затрагивает проксимальные суставы (те, которые расположены чуть выше суставов).
При тяжелой форме ПсА пальцы также могут иметь вид сосиски (так называемый дактилит), из-за чего сложно сжимать кулак. Хотя это может произойти с RA, это не является признаком PsA.
Около 85% людей с ПсА также страдают псориазом (характеризующимся сухими шелушащимися бляшками на коже). Более того, половина из них на момент постановки диагноза будет иметь псориаз ногтей. Ни то, ни другое не происходит с РА.
Причины
Аутоиммунные заболевания - это те, при которых иммунная система по ошибке атакует нормальные клетки и ткани. Это достигается путем производства иммунных белков (антител), которые нацелены на рецепторы (антигены) на поверхности клеток. Если антитела «неправильно запрограммированы», они могут быть нацелены на нормальные, а не на аномальные клетки. Их называют аутоантителами.
Хотя ПсА и РА влияют на суставы, фактические цели иммунной атаки значительно различаются.
Ревматоидный артрит
При РА основной мишенью аутоиммунного нападения являются суставы, в частности, клетки, выстилающие сустав, называемые синовиоцитами. Последующее воспаление вызывает аномальную пролиферацию синовиоцитов, что приводит к каскаду событий, в том числе:
- Утолщение слизистой оболочки сустава (синовиальная гиперплазия)
- Инфильтрация воспалительных белков (цитокинов) в суставы
- Прогрессирующее разрушение суставного хряща, кости и сухожилий
Псориатический артрит
При ПсА воспалительное нападение носит косвенный характер. Вместо синовиоцитов иммунная система нацелена на клетки кожи, называемые кератиноцитами. Когда это происходит, клетки разрастаются с ускоренной скоростью, что в большинстве (но не во всех) случаях приводит к развитию псориаза.
Со временем стойкое воспаление начинает влиять на другие системы органов, включая ногти, глаза, мозг, почки и поджелудочную железу. При поражении суставов может возникнуть ПсА.
Хотя синовиальная гиперплазия также характерна для ПсА, она, как правило, менее серьезна, чем при РА. Вероятно, это связано с косвенным, а не с интенсивным и прямым воспалительным воздействием на суставы.
Хотя это может указывать на то, что ПсА является просто следствием псориаза, некоторые считают, что это два разных заболевания с разными генетическими или экологическими причинами. Другие утверждают, что ПсА и псориаз на самом деле являются одним заболеванием, которое лучше классифицировать под единым названием псориатическая болезнь.
Факторы риска псориатического артритаДиагностика
У врачей есть тесты, инструменты и диагностические критерии, необходимые для постановки окончательного диагноза РА. Чего нельзя сказать о ПсА.
Ревматоидный артрит
Если есть подозрение на РА, врач назначит следующие тесты, чтобы проверить, соответствуют ли результаты диагностическим критериям, установленным Американским колледжем ревматологии (ACR) и Европейской лигой против ревматизма (EULAR):
- Анализы крови на аутоантитела, включая аутоантитела к ревматоидному фактору (РФ) и антициклическому цитруллинированному пептиду (анти-ЦЦП), обнаруженные у большинства людей с РА
- Маркеры воспалительной крови, включая C-реактивный белок (CRP) и оседание эритроцитов (ESR), которые измеряют воспаление
- Визуальные тесты, например, рентген и магнитно-резонансная томография (МРТ), которые позволяют выявить эрозию костей и сужение суставной щели.
Затем результаты тестов, а также продолжительность, локализация и тяжесть симптомов оцениваются по системе классификации ACR. Совокупный балл 6 или больше (из 10 возможных) дает высокую степень уверенности в том, что РА является причиной ваших симптомов.
Как диагностируется ревматоидный артритПсориатический артрит
В отличие от РА, ПсА в основном диагностируется на основании медицинского осмотра и анализа вашей истории болезни. Не существует анализов крови или визуализационных исследований, которые могли бы точно диагностировать заболевание. Вместо этого врач будет искать признаки, которые явно указывают на ПсА, в том числе:
- Асимметричное совместное вовлечение
- Поражение кожи
- Вовлечение ногтей
- Семейный анамнез ПсА и / или псориаза
- Факторы, которые, как известно, вызывают заболевание, включая стрептококковые инфекции, некоторые лекарства и воздействие холода и сухой погоды
Рентген или МРТ могут выявить так называемую деформацию «карандаш в чашке», при которой кончик пальца выглядит как заостренный карандаш, а прилегающая кость изношена до чашеобразной формы. форма. Однако деформация встречается только у 5-15% людей с ПсА, в основном на более поздних стадиях болезни.
Если поражена кожа, биопсия ткани может предоставить убедительные доказательства ПА. Под микроскопом псориатические клетки кожи будут казаться акантотическими (сжатыми), в отличие от экземы, рака или других кожных заболеваний.
Другие лабораторные тесты и методы визуализации используются в основном для исключения других возможных причин, а не для подтверждения ПА. Этот процесс исключения, известный как дифференциальный диагноз, может включать в себя исследование схожих артритных заболеваний, в том числе:
- Ревматоидный артрит
- Подагра
- Остеоартроз
- Анкилозирующий спондилоартрит
- Реактивный артрит
лечение
ПсА и РА часто лечат с помощью одних и тех же лекарств и методов лечения, хотя и с разной степенью успеха.
Упражнения, похудание и отказ от курения считаются стандартными аспектами лечения. Легкие или умеренные симптомы обычно лечат нестероидными противовоспалительными препаратами (НПВП), отпускаемыми без рецепта или по рецепту.
Подходы к лечению расходятся в четырех конкретных областях:
Кортикостероиды
Кортикостероиды - это лекарственные препараты, применяемые для снятия воспаления. Преднизон - это наиболее часто используемый кортикостероид, принимаемый в форме таблеток или вводимый в сустав для кратковременного облегчения. Использование кортикостероидов в лечении зависит от заболевания:
- С ПсА, кортикостероиды иногда используются во время обострений, когда симптомы тяжелые. Однако их следует использовать с осторожностью, поскольку они могут вызвать тяжелую форму псориаза, известную как пустулезный псориаз Фон Цумбуша.
- С РА, низкие дозы кортикостероидов часто назначают в сочетании с другими лекарствами. Они предназначены для кратковременного использования, чтобы избежать побочных эффектов. Кортикостероиды также можно вводить в сустав для снятия острой боли.
Антиревматические препараты, изменяющие заболевание (DMARD)
Модифицирующие заболевание противоревматические препараты (БПВП), такие как метотрексат и арава (лефлуномид), эффективны при лечении как РА, так и ПсА. Несмотря на то, что существует множество доказательств их использования при лечении РА, их эффективность у людей с ПсА гораздо менее убедительна.
В результате метотрексат (считается DMARD первой линии при многих аутоиммунных заболеваниях) одобрен для лечения псориаза, но не псориатического артрита. При этом он часто используется для этой цели не по прямому назначению.
Ингибиторы TNF
Ингибиторы TNF - это биологические препараты, которые блокируют тип цитокинов, известный как фактор некроза опухоли (TNF). Хотя TNF играет роль как в PsA, так и в RA, он играет более важную роль в повреждении, вызванном PsA. В результате ингибиторы TNF, как правило, работают лучше у людей с ПсА, чем с РА.
Согласно исследованию 2011 года, проведенному в Дании, 60% людей с ПсА достигли стойкой ремиссии на фоне приема ингибиторов ФНО по сравнению с 44% людей с РА.
Ингибиторы TNF, обычно используемые для лечения ПсА и РА, включают Энбрел (этанерцепт), Хумира (адалимумаб), Ремикейд (инфликсимаб) и Оренсия (абатацепт).
Как лечится ревматоидный артритСтадия лечения
Вообще говоря, РА лечится во время постановки диагноза. Это сделано для предотвращения необратимой эрозии костей и остеолиза, которые могут развиться в течение двух лет. Раннее агрессивное лечение особенно важно для тех, у кого на основании результатов тестирования может развиться тяжелая форма РА.
ПсА, в отличие от РА, можно лечить только при появлении симптомов. Когда симптомы стихают или наступает ремиссия, можно прекратить лечение, если не появятся другие симптомы. Однако, если ПсА сопровождается псориазом средней и тяжелой степени, может быть назначено продолжающееся лечение (включая метотрексат, биопрепараты или комбинацию методов лечения) для улучшения обоих состояний.
Как лечится ревматоидный артритРуководство по обсуждению для доктора псориатического артрита
Получите наше руководство для печати к следующему визиту к врачу, которое поможет вам задать правильные вопросы.
